Раздел 3
БІОГЕОЦЕНОТИЧНИЙ УРОВЕНЬ ОРГАНИЗАЦИИ
ЖИЗНЬ И МЕСТО ЧЕЛОВЕКА В НЕМ
3.3. Медицинская протозоологія
3.3.3. Тип Саркоджгутикові
(Sarcomastigophora).
Класс Животные
жгутиковые
(Zoomastigophora)
3.3.3.2. Лейшмании
Группа простейших рода Leishmania - возбудители лейшманиозов.
Для человека патогенны несколько видов
лейшманий, что сходные по морфологии, но отличаются по епідеміологією,
географическим распространением, гисто - и органотропізмом и вызывают следующие
болезни: висцеральный лейшманиоз (возбудитель - Leishmania donovani et Leishmania
infantum); кожный
лейшманиоз Старого Света (возбудитель - Leishmania tropica major et Leishmania tropica minor); лейшманиозы Нового" Мира
(возбудитель - Leishmania
mexicana, peruviana, brasiliense).
Морфология. Лейшмании существуют в двух
формах: безджгутиковій и джгутиковій.
Лейшманіальна безджгутикова форма
(амастигота): образуется в организме позвоночных, локализуется
внутриклеточно, неподвижная. Тело овальное, размером 2 мкм. Округлое ядро
расположено в центре и занимает до 1/3 клетки. Жгутик відсутній. сохранена
основная внутрішньоцитоплазматична часть жгутика - кінетопласт в виде
палочки рядом с ядром. По методу Романовского - Гімзи цитоплазма окрашивается в
голубой цвет, ядро и кінетопласт - в красно-фиолетовый. Размножается
делением пополам.
Лептомонадна джгутикова форма
(промастигота): образуется в теле беспозвоночного хозяина - москита и на
питательной среде имеет удлиненное тело размером 10-15 мкм, шириной 5-6 мкм
с одним джгутиком. Конец тела, от которого отходит жгутик, - заостренный,
противоположный-закругленный. Окрашивается так же, как и безджгутикова форма.
Подвижная форма размножается продольным делением.
Висцеральный лейшманиоз
Leishmania donovani - возбудитель индийского лейшманиоза
(кала-азар).
Leishmania infantum - возбудитель средиземноморского
(детского) лейшманиоза.
Географическое распространение. Leishmania donovani - Индия, Пакистан, Северо-Восточный
Китай, Непал. Бангладеш. Leishmania
infantum - бассейн
Средиземноморье, Ближний и Средний Восток, Центральная и Южная Америка.
Жизненный цикл (рис. 3.33): позвоночные
хозяева - люди, собаки, волки, шакалы и др. Бесхребетный хозяин и специфический
переносчик - москит рода Phlebotomus.
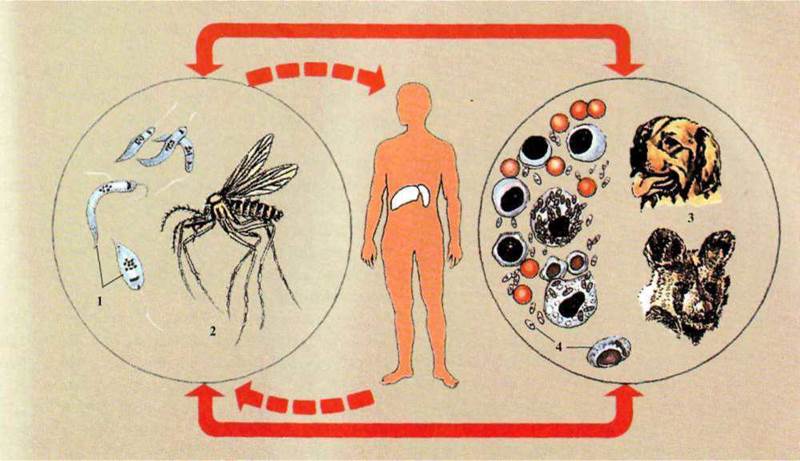
Рис. 3.33. Читтєвий цикл лейшманий -
возбудителя висцерального лейшманиоза:
1 - лептомонадна форма лейшманий; 2
- москит (род Phlebotomus)
-ереносниклейшманій; 3
- собаки, шакалы - природный резервуар лейшманий;
4 - лейшманіальна форма в мазке
костного мозга
Лейшманиоз - трансмиссионное
заболевания. Питаясь на больных животных и людях, москиты всасывают
паразитов с кровью. В желудке москитов в течение первых суток образуются
лептомонадні (жгутиковые) формы. Через 6-8 суток лейшмании концентрируются в
глотке москита, образуют пробку, при укусе происходит заражение позвоночного
хозяина. С биологией переносчика связана сезонность болезни - в основном с
мая по ноябрь (максимум случаев в августе - сентябре).
Атипичные пути заражения -
трансплацентарный, гемотрансфузійний и перкутанный.
Инвазионная форма - джгутикова. В
макрофагах кожи в месте укуса, а через несколько дней - в клетках внутренних
органов образуются лейшманіозні формы.
Локализация: клетки печени,
селезенки, красного костного мозга, лимфатические узлы
(средиземноморский лейшманиоз) (рис. 3.34).
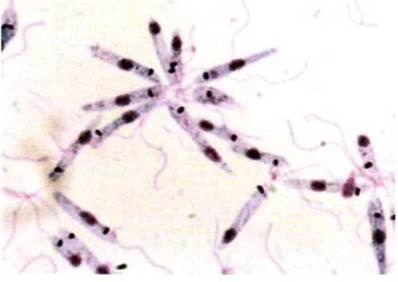
Рис. 3.34. Лейшмании (Leishmania), жгутиковые формы.
Если количество паразитов внутри
клетки достигает нескольких десятков, то оболочка клетки развивается и
поражаются новые клетки.
Индийский лейшманиоз - антропоноз,
основной источник заражения - больные люди.
Средиземноморский лейшманиоз - антропозооноз. Основной источник заражения - шакалы,
собаки, лисы, которые являются резервуарными хозяевами, изредка - больной человек, потому что
количество лейшманий в ее крови незначительна.
Патогенное действие. На месте укуса за
несколько дней или недель развивается уплотненный узелок или небольшая
бледно-розовая папула. Наблюдается поражение селезенки, печени, лимфатических
узлов. В пульпе этих органов развиваются некротические и дистрофические изменения.
Поражения кроветворной системы приводит к лейкопении и анемии. Почти у всех
больных висцеральный лейшманиоз увеличиваются лимфатические узлы. В процессе
развития инвазии важное значение приобретает імунопатологічний процесс. В части
больных на теле возникают специфические поражения кожи (лейшмано'іди), в которых
продолжается размножение паразитов.
Клиника. Инкубационный период - от
10 дней до 2-х лет, около - 3-5 мес. Первичный аффект - небольшая папула
розового цвета в месте укуса москита возникает за 1-2 недели (обычно остается
незаметной).
Выделяют три периода болезни:
• начальный - слабость,
недомогание, снижение аппетита, постепенное повышение температуры тела;
• период разгара характеризуется
длительной лихорадкой. При индийском лейшманиозе кожа, вследствие поражения
надпочечников, приобретает темного окраса ("кала-азар" - черная
болезнь). Постепенно увеличивается печень и особенно селезенка. Для
средиземноморского типа лейшманиоза характерно увеличение лимфоузлов;
• кахектичний период - истощение,
отеки, резкое увеличение размеров живота. Присоединяются различные инфекционные
заболевания, в 75-95 % случаев приводят к смерти.
При выздоровлении у некоторых больных на
коже разных частей тела развиваются лейшманоїди - пятна, узелки, участки со
пониженной пигментацией. Они являются результатом размножение лейшманий в коже,
сохраняются длительно и является источником заражения переносчиков.
Средиземноморский тип лейшманиоза
протекает более легко и обычно заканчивается выздоровлением. В очагах
заболевание в основном болеют дети (отсюда название "детский
лейшманиоз"), а также приезжие.
Диагностика. Клиническая: лихорадка,
выраженное увеличение селезенки, темно-серая окраска кожи при индийском
типе лейшманиоза.
Лабораторная: обнаружение паразитов в
мазках клеток красного костного мозга (находят безджгутикові формы,
расположенные внутриклеточно и (рис. 3.35); обнаружение паразитов в толстой
капли крови при индийском типе болезни; постановка серологических реакций РСК,
РГА, РИФ (с диагностикумом).
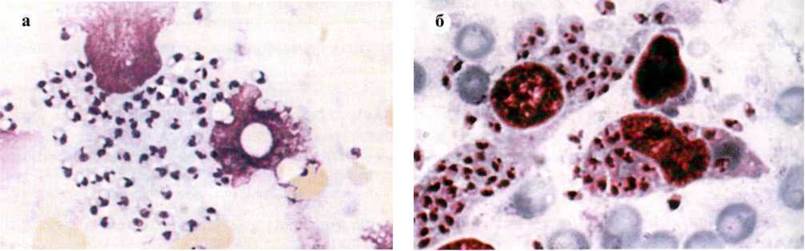
Рис. 3.35. Leishmania donovani, безджгутикові (лейшманіальні) формы:
а - в селезенке; б - в красном костном мозге.
Лечение. Применяют препараты
трубы: меглумін-антимоніат, ломідин и др.
Профилактика. Личное: защита от
укусов москитов (применение репеллентов, противомоскитных сеток), профилактические
прививку. Общественная: своевременное выявление и лечение больных, уничтожение москитов
с помощью инсектицидов; уничтожение бродячих собак в очагах
средиземноморской формы висцерального лейшманиоза.
Кожный лейшманиоз
Кожный лейшманиоз могут вызвать
лейшмании нескольких видов:
Leishmania tropica minor - возбудитель кожного лейшманиоза
городского типа, поздно проявляется.
Leishmania tropica major - возбудитель кожного лейшманиоза
сельского типа, остро некротизируется.
Leishmania aethiopia - возбудитель диффузного лейшманиоза, что
не проявляется.
Географическое распространение: Leishmania tropica minor - Центральная и Западная Индия; Leishmania tropica major - Средняя Азия, Северный Афганистан, Ирак, Иран,
Центральная Африка; Leishmania
aethiopia - Эфиопия, Восточная
Африка.
Жизненном цикле мало отличается
от жизненного цикла других лейшманий.
Городской лейшманиоз - антропоноз,
источником заражения являются больные люди, реже - собаки (рис. 3.36).
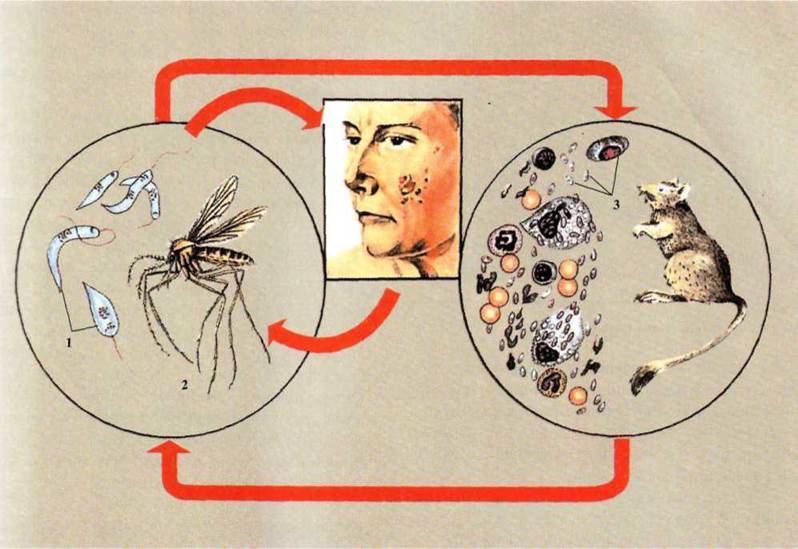
Рис. 3.36. Жизненный цикл леишманії -
возбудителя кожного лейшманиоза:
1 - жгутиковые (лептомонадні) формы
лейшманий; 2 - москит (род Phlebotomus)
- переносчик лейшманий;
3 - бєзджгутикові (лейшманіальні)
формы лейшманий в организме резервуарного хозяина.
Сельский лейшманиоз -
антропозооноз. Резер - вуарні хозяева - грызуны (песчанки, суслики и др.), среди
которых возбудитель циркулирует постоянно.
Переносчик возбудителя заболевания -
москит. Заражение происходит при укусе москита, реже - при прямом контакте
поврежденной кожи с инфицированным материалом. Инвазионная форма - джгутикова.
Локализация: внутриклеточная
(моноциты и макрофаги) в клетках кожи.
Патогенное действие. Паразиты проникают в
кожу при укусе москита. На месте входных ворот лейшмании размножаются,
образуются специфические язвы, которые заживают рубцом.
Клиника: кожный лейшманиоз
характеризуется циклическим течением.
Городской тип: инкубационный период от
3-8 месяцев до 5 лет. В месте укуса москита возникает плоский холмик диаметром
2-3 мм (первичная лейшманіома). Постепенно он увеличивается в размерах, кожа
над ним приобретает буро-красного цвета (стадия бугорка). За 3-6 мес. горбик
покрывается чешуйчатой коркой, при удалении которой образуется язва (стадия
язвы). Язва округлой формы, неровные края, выделения из язвы незначительные.
Вокруг образуется инфильтрат, при распаде которого размеры язвы постепенно
увеличиваются. Затем от центра и краев язвы начинается
рубцевание, что заканчивается примерно через год от начала болезни (иногда до 2
лет). На месте язвы остается рубец, сначала розовый, потом бледный,
атрофический (стадия рубца). Описаны как единичные, так и множественные язвенные
поражения. Язвы локализуются на открытых частях тела, доступных для укуса
москита, никогда не образуются на ладонях, подошвах и волосистой части
головы.
Сельский тип: характеризуется коротким
инкубационным периодом (от нескольких дней до 3 недель). На месте укуса москита
возникает безболезненный ярко-красный бугорок с отеком и гиперемией кожи
вокруг. За 1-3 недели на месте лейшманіоми образуется язва округлой формы с
обрывистыми краями. Язва быстро распространяется вследствие некротизации
инфильтрата по краям, диаметр может достигать 5 см и более. Характерны объемные
серозно-гнойные выделения (рис. 3.37). Затем дно язвы очищается, образуются
грануляции, заживление заканчивается за 2-4 мес. от начала болезни (до 6 мес).
Обычно после заживления остаются рубцы.
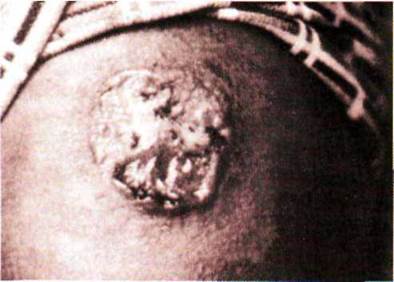
Рис. 3.37. Язва кожи, вызываемая Leishmania tropica.
Общее состояние больных при кожном
лейшманиозе изменяется незначительно.
После перенесенной болезни
развивается перекрестный иммунитет к обоих подтипов болезни.
При обоих подтипах болезни может
развиться хроническая туберкулоидный форма, напоминающая за ходом и проявлениями
волчанка. В развитии этой формы важную роль играют аутоиммунные процессы.
Болезнь может длиться до 20 лет. Основной элемент - бугорки желтовато-бурого цвета, одиночные
или такие, что сливаются в сплошную неровную поверхность.
Лепроматозна кожно-диффузная форма (L. aethiopia) по внешним признакам напоминает проказу, малочувствительная к
лечение и обычно приводит к смерти.
Диагностика. Клиническая: характерные
язвы на открытых участках тела при нормальном общем самочувствии.
Лабораторная: микроскопия зішкрібків
бугорков, что не распались, или краев язвы; в гнойном содержимом количество
лейшманий небольшая, во второй половине болезни лейшмании найти труднее; посев
материала из кожных язв на среду NNN способствует выявлению жгутиковых форм; серологические реакции.
Кожно-аллергический тест с лейшманіном (реакция Монтенегро) положительный на 4-5
неделях болезни; в эндемичной зоне этот тест недостаточно достоверный, потому что может
свидетельствовать о перенесенном ранее лейшманиоз или повышенную чувствительность к
лейшманий.
Лечение. Так, как и в лечении
висцерального лейшманиоза применяют препараты сурьмы.
Профилактика. Личное: защита от
укусов москитов. Общественная: уничтожение грызунов в очагах кожного
лейшманиоза, прививки живой культурой Leishmania tropica major, что
создает перекрестный иммунитет к антропонозного кожного лейшманиоза.